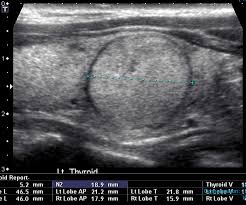
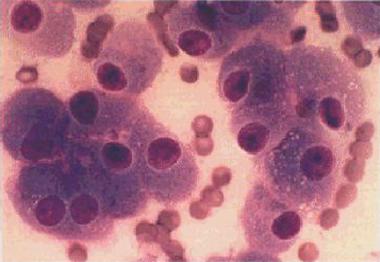
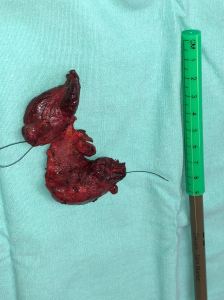
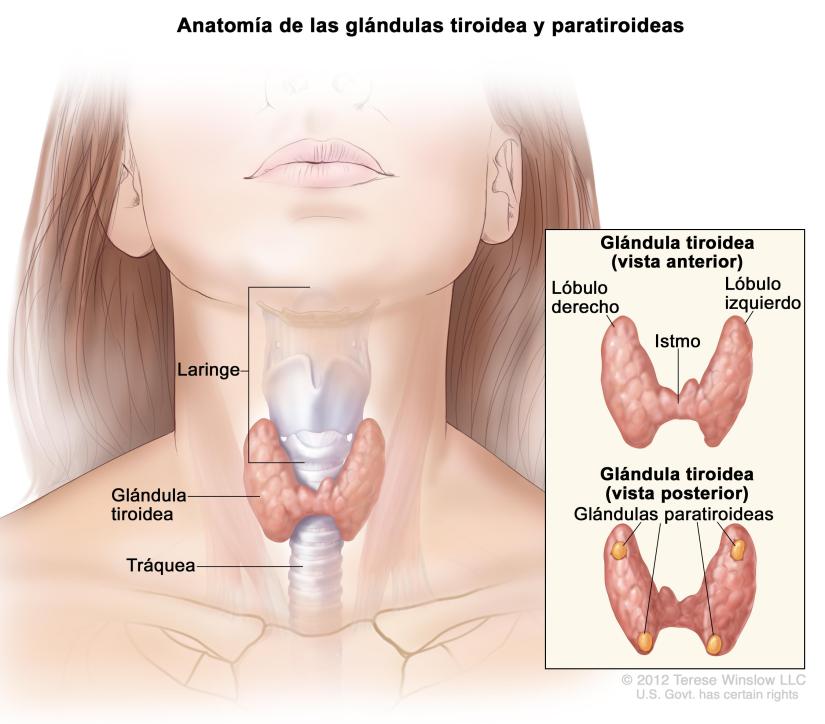
Epidemiología – Frecuencia
Los carcinomas de células de Hürthle representan alrededor del 3% al 10% de los casos de cáncer de tiroides. En general, el cáncer de tiroides es poco común, con una incidencia anual promedio ajustada por edad de menos de 40 casos por 1 millón de habitantes. Sin embargo, aunque el cáncer de tiroides representa solo el 0.74% de todos los cánceres en los hombres, es el quinto cáncer más común en las mujeres, lo que representa el 5% de todos los casos nuevos de cáncer, y es el cáncer más comúnmente diagnosticado en mujeres de 20 a 34 años de edad.
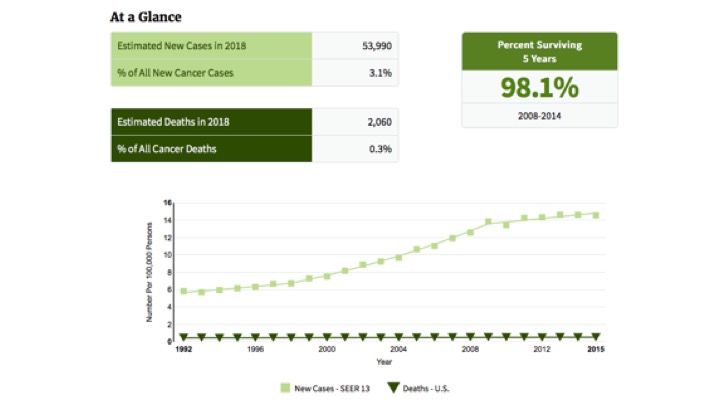
El cáncer de tiroides es el cáncer que su incidencia esta aumentando con más rapidez en los EE. UU., Con tasas que aumentan en aproximadamente un 5% por año entre 2004 y 2013. Sin embargo, gran parte del aumento se ha atribuido al aumento de la detección debido a procedimientos de diagnóstico más sensibles.
En todo el mundo, las tasas de cáncer de tiroides han aumentado en las últimas décadas. La frecuencia internacional probablemente se aproxima a la de los Estados Unidos. En general, la incidencia anual de cáncer de tiroides en varias partes del mundo es de 0.5 a 10 casos por cada 100,000 habitantes. Al igual que en los EE. UU., aproximadamente el 3% al 10% de estos casos son carcinomas de células de Hürthle.
Morbilidad mortalidad
Según se informa, el cáncer de células de Hürthle se comporta de una manera más agresiva que otros cánceres de tiroides bien diferenciados, con una tendencia a una mayor frecuencia de metástasis y una tasa de supervivencia más baja. Esto es más cierto para las lesiones que se ha demostrado claramente que son malignas y en los pacientes que se consideran de alto riesgo en función de factores como la edad, el tamaño del tumor, la invasividad y la presencia de metástasis. Los tumores muy invasivos se comportan de forma más agresiva. Los carcinomas de células de Hürthle recurrentes se consideran incurables.
Ghossein et al, en el centro de cáncer Memorial Sloan Kettering informaron que en los carcinomas de células de Hürthle encapsulados (“mínimamente invasivos”), el grado de invasión vascular se correlacionó fuertemente con la recurrencia. La presencia de mitosis y un patrón de crecimiento de tumor sólido / trabecular también se correlacionaron con un mayor riesgo de recurrencia.
Las tasas de mortalidad varían en diferentes series, según los sistemas de estadificación utilizados, que consideran la edad del paciente, el tamaño del tumor, la extensión del tumor extratiroideo, la clasificación patológica de la neoplasia (carcinoma de células de Hürthle versus adenoma) y el enfoque terapéutico.
Las tasas de supervivencia general según se informa son similares o peores en pacientes con carcinoma de células de Hürthle en comparación con las tasas de personas con carcinoma folicular. En una serie de casos de carcinoma de células de Hürthle, las tasas de mortalidad a los 5, 10 y 20 años fueron del 8%, 18% y 33%, respectivamente. Otras dos series de casos confirmaron una tasa de mortalidad por causa específica de 20 años de 20% a 35%.
Un estudio mostró que cuando había metástasis a distancia, la tasa de mortalidad a 5 años era del 65%. Otro estudio con 33 pacientes mostró que la supervivencia sin enfermedad fue del 65% en 5 años y del 40.5% en 10 años.
En un estudio de 108 pacientes con carcinoma de células tiroideas de Hürthle metastásico, Besic et al informaron que los sitios de metástasis, en orden decreciente de frecuencia, eran pulmón, hueso, mediastino, riñón e hígado.
En general, la supervivencia específica de la enfermedad a 10 años fue del 60%. La mediana de supervivencia específica de la enfermedad después del diagnóstico de enfermedad metastásica fue de 72 meses para los pacientes con metástasis pulmonares y de 138 meses para los pacientes con metástasis en otros sitios.
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides con el entrenamiento sugerido por el Dr. Ashok Shaha de Memorial Sloan Kettering Cancer Center:
Dr. Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016