Author: Rodrigo Arrangoiz MS, MD, FACS, FSSO
¿Sabias que no todos los tumores malignos de tiroides se tienen que operar?
A un grupo de pacientes en Japón con micro carcinoma papilar de tiroides (tumores igual o menores de 1 cm de diámetro) se les ofreció la opción de renunciar a la cirugía con una vigilancia ultrasonográfica cuidadosa para detectar signos de progresión de la enfermedad.
-
De los 1395 pacientes de la cohorte, 340 (17%) optaron por la observación.
-
A los 5 años y 10 años de seguimiento, se observó un crecimiento tumoral de más de 3 mm en el 6.4% y el 15.9% de los pacientes, respectivamente.
-
La aparición novedosa de metástasis en los ganglios linfáticos solo se observó en el 1.4% a los 5 años y en el 3.4% a los 10 años.
-
Después de la observación inicial, 109 pacientes procedieron a la cirugía por varios motivos, ninguno de los cuales mostró evidencia de recurrencia de la enfermedad.
-
Estos hallazgos convincentes sugieren que, incluso ante la progresión de la enfermedad, no es demasiado tarde para que los pacientes continúen con la cirugía después de la observación inicial.
-
Además, este importante estudio destaca la naturaleza relativamente indolente de la mayoría de los micro carcinoma papilar de tiroides, ya que solo un pequeño porcentaje de pacientes en el grupo de observación mostró signos de progresión de la enfermedad.
-
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
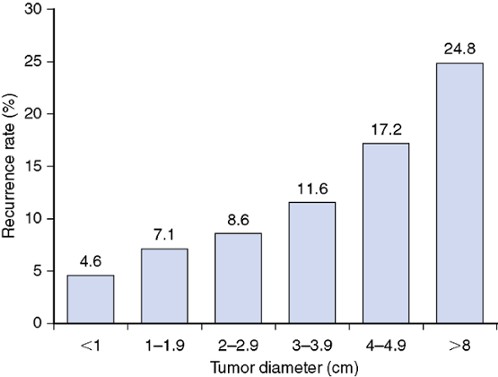
Tasas de Mortalidad del Cáncer Diferenciado de Tiroides Basadas en su Tamaño
Las tasas de mortalidad específicas por cáncer de tiroides a 10 años están relacionadas con el tamaño del tumor (ver Figura).
-
Las tasas de mortalidad específica por cáncer a 10 años son:
-
2% para tumores < 1 cm,
-
2.6% para tumores 1 a 1.9 cm
-
2.5% para tumores 2 a 2.9 cm
-
5.5% para tumores 3 a 3.9 cm
-
9.5% para tumores 4 a 8 cm
-
19% para tumores> 8 cm
-
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
Reciente artículo publicado por Sociedad Quirúrgica S.C.
Primer autor Rodrigo ARRANGOIZ MS, MD, FACS
#Arrangoiz #HeadandNeckSurgeon #ThyroidSurgeon#SurgicalOncologist
https://www.gavinpublishers.com/…/1538199219article_pdf1150…
Tasa de Mortalidad del Cáncer Diferenciado de Tiroides
Aunque está bien documentado que la incidencia del cáncer de tiroides ha aumentado gradualmente, los cambios en las tasas de mortalidad de los pacientes con esta enfermedad son menos explícitos.
El análisis de supervivencia en el estudio de Davies y Welch indica que las tasas de mortalidad por cáncer de tiroides se han mantenido estables en 0.5 muertes por 100,000 personas.
Los estudios más específicos de la base de datos SEER que utilizan la supervivencia relativa muestran diferentes tasas de supervivencia del cáncer de tiroides según el sexo, el origen étnico, la histología del tumor, y la etapificación.
-
Las tasas de supervivencia relativa a los cinco años han aumentado entre las mujeres, del 92.7% en 1974 a 97.4% en 2001.
-
Sin embargo, el cambio porcentual anual (APC) en las tasas de mortalidad por cáncer de tiroides en los hombres aumentó en un 2.4%, que se encuentra entre los mayores aumentos en las tasas de mortalidad por cáncer de los hombres en los Estados Unidos.
-
-
Las tasas de mortalidad también se ven afectadas por la raza.
-
El APC en hombres y mujeres negros es de 4% y 2%, respectivamente.
-
Del mismo modo, el porcentaje de aumento anual en las tasas de mortalidad de los hombres hispanos es del 2.8%, mientras que las tasas de mortalidad en mujeres hispanas están disminuyendo, con un APC del 2% al 3%.
-
La mejoría en la supervivencia de las mujeres blancas probablemente refleja una detección y tratamiento más tempranos, mientras que la disminución de las tasas de supervivencia del cáncer de tiroides en hombres blancos y negros puede relacionarse con el diagnóstico tardío y la etapa avanzada en el momento de la terapia inicial.
-
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
Presentación Clínica del Cáncer Medular de Tiroides
El cáncer medular de tiroides esporádico (75% al 80% de los casos) típicamente ocurren entre la cuarta y sexta década de la vida:
-
Sin embargo, los pacientes con enfermedad hereditaria (20% al 25% de los casos) se presentan antes.
Los pacientes a menudo tienen un nódulo tiroideo, que puede estar asociado con linfadenopatía cervical palpable (15% a 20%).
-
Sensación de molestia o dolor también es un síntoma común del cáncer medular de tiroides.
-
La invasión local del tumor puede producir síntomas de disfagia, disnea o disfonía.
-
Los pacientes con enfermedad metastásica extensa con frecuencia desarrollan diarrea:
-
Que puede deberse a un aumento de la motilidad intestinal y al flujo alterado de agua intestinal y de electrolitos debido a los altos niveles de calcitonina.
-
-
Alrededor del 2% al 4% de los pacientes desarrollan el síndrome de Cushing como resultado de la producción ectópica de ACTH.
El síndrome de MEN 2A clásico es la variante más común, y la mayoría de los pacientes portan mutaciones RET de la línea germinal en los codones 609, 611, 618 o 620 del exón 10 o el codón 634 del exón 11.
-
Casi todos los pacientes desarrollan cáncer medular de tiroides, pero los feocromocitomas tienen la penetrancia más alta en pacientes con mutaciones del codón 634 (52% a los 50 años y 88% a los 77 años).
-
Estos tumores suprarrenales son casi siempre benignos y suelen ser multicéntricos y se asocian con hiperplasia nodular suprarrenal difusa.
-
-
El hiperparatiroidismo suele ser leve y puede afectar de una a cuatro glándulas paratiroides.
-
Las mutaciones del codón 634 de RET se asocian con una penetrancia de hasta el 30% para PHPT, mientras que varía entre el 2% y el 12% para las mutaciones restantes.
-
La amiloidosis cutanea de liquen (CLA) puede ocurrir de manera esporádica o heredada, ya sea por separado o en el contexto de MEN2A.
-
Las lesiones cutáneas de CLA en MEN2A son más evidentes en los dermatomas correspondientes a T2 a 6 (región escapular de la espalda).
-
El síntoma clásico es la picazón que empeora en tiempos de estrés y mejora con la exposición al sol.
-
Las lesiones son provocadas por notalgia parestésica, una neuropatía sensorial del nervio espinal dorsal y pueden ocurrir antes del desarrollo del cáncer medular de tiroides.
-
El CLA se encuentra casi exclusivamente en pacientes con las mutaciones del codón 634 (exon 11), aunque también se han notificado casos en pacientes con mutaciones del codón 804.
-
Los feocromocitomas y el PHPT en pacientes con CLA se producen en frecuencias similares a las del clásico MEN2A.
En pacientes con MEN 2B, el cáncer medular a menudo se presenta en la infancia y suele ser muy agresivo.
-
Aproximadamente el 75% de los casos de MEN2B ocurren en pacientes con mutaciones RET de novo, mientras que el 25% ocurre en familias con antecedentes conocidos de MEN2B.
-
Alrededor del 95% de los individuos MEN2B tienen mutaciones en el codón M918T en el exón 13, y el 5% restante tiene mutaciones en el codón A883F en el exón 15.
-
El cáncer medular en este último tienden a ser menos agresivos.
-
-
Los feocromocitomas se desarrollan en aproximadamente el 50% de los pacientes con MEN2B.
-
Estas personas también tienen una apariencia típica que incluye anomalías oculares (párpados engrosados y evertidos, ptosis leve, nervios corneales engrosados), hábito marfanoide del cuerpo, facies largas y angostas, pie pálido, pectus excavatum, paladar de arco alto, escoliosis, epifisis de la capital femoral deslizada , y ganglioneuromatosis difusa del tracto aerodigestivo.
-
Esto último puede provocar hinchazón, estreñimiento intermitente, diarrea e incluso obstrucción intestinal.
-
-
Algunos pacientes tienen MEN2B atípico, que se presenta más tarde en la vida (alrededor de 20 a 30 años de edad).
-
Estos pacientes tienen mutaciones dobles en la línea germinal de RET que se producen en tándem en el mismo alelo (generalmente V804M y Y806C, S904C, E805K o Q781R).
-
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
Reciente artículo publicado por Sociedad Quirúrgica S.C.
Primer autor Rodrigo ARRANGOIZ MS, MD, FACS
#Arrangoiz #HeadandNeckSurgeon #ThyroidSurgeon#SurgicalOncologist
https://www.gavinpublishers.com/…/1538199219article_pdf1150…
Etiología / Patogenia del Cáncer Medular de Tiroides
El cáncer medular de tiroides representa aproximadamente del 1% al 2% de los cánceres de tiroides en los Estados Unidos.
Estos tumores se originan en las células C parafoliculares de la glándula tiroides, que producen calcitonina.
-
Otros productos secretores producidos por las células C incluyen el antígeno carcinoembrionario (CEA), la hormona adrenocorticotrófica (ACTH), la cromogranina, la histaminasa, la neurotensina, la somatostatina y la hormona estimulante del melanocito B.
La mayoría de los cáncer medular de tiroides se producen esporádicamente (75% al 80% de los casos), pero también se encuentran en síndromes hereditarios, como neoplasia endocrina múltiple (MEN) 2A y 2B y el cáncer medular de tiroides familiar (FMTC).
-
La MEN 2A se caracteriza por desarrollar cáncer medular de tiroides, hiperparatiroidismo primario (PHPT) y feocromocitoma y representa el 95% de los casos de MEN2.
-
Hay cuatro variantes del síndrome MEN2A:
-
MEN2A clásico
-
MEN2A con amiloidosis liquen cutánea (CLA)
-
MEN2A con enfermedad de Hirschsprung
-
FMTC en el que las familias o los individuos tienen cáncer medular de tiroides pero no tiene feocromocitomas o hiperparatiroidismo (HPT).
-
-
Las formas familiares se caracterizan por mutaciones en la línea germinal en el protooncogén RET ubicado en el cromosoma 10q 11.2.
-
Codifica una proteína quinasa receptora transmembrana y se expresa típicamente en las células de la cresta neural, los arcos branquiales y el sistema urogenital.
Alrededor del 50% de los cáncer medular de tiroides esporádicos albergan mutaciones RET, y hasta el 80% de las mutaciones restantes llevan RAS (HRAS, KRAS o NRAS).
Se han descrito más de 100 mutaciones, duplicaciones, inserciones o deleciones asociadas con el cáncer medular de tiroides hereditario y se asocian con niveles variables de agresividad tumoral y correlaciones genotipo-fenotipo con otros tumores como feocromocitomas, PHPT y CLA.
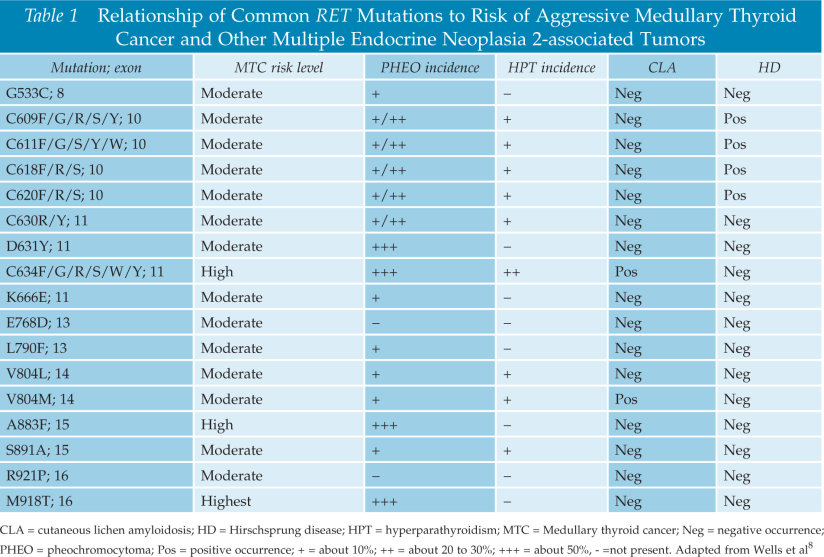
La American Thyroid Association (ATA) clasifica el cáncer medular de tiroides hereditario en varias categorías de riesgo [Tabla 1].
-
La categoría de mayor riesgo (HST) incluye pacientes con MEN2B y la mutación del codón RET M918T.
-
La categoría de alto riesgo (H) incluye pacientes con mutaciones RET codones C634 y A883F.
-
Todas las mutaciones restantes se agrupan en la categoría de riesgo moderado (MOD)
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
Reciente artículo publicado por Sociedad Quirúrgica S.C.
Primer autor Rodrigo ARRANGOIZ MS, MD, FACS
#Arrangoiz #HeadandNeckSurgeon #ThyroidSurgeon#SurgicalOncologist
https://www.gavinpublishers.com/…/1538199219article_pdf1150…
Hipoparatiroidismo Post Operatorio
El hipoparatiroidismo es la complicación más común de las operaciones tiroideas bilaterales y en situaciones de re-operación.
La verdadera incidencia del hipoparatiroidismo postoperatorio es discutible debido a la heterogeneidad significativa en la forma en que se ha estudiado:
-
Diferentes puntos temporales después de la cirugía, diversos protocolos de suplementación de electrolitos, operaciones tiroideas de agresividad variable, por cirujanos de experiencia diversa, y para una amplia gama de indicaciones se confunden aún más por el uso variable de criterios clínicos (sintomático versus asintomático) hipocalcemia), criterios bioquímicos (hormona paratiroidea sérica [PTH] y / o calcio y / o calcio ionizado) y criterios de tratamiento (requerimiento de suplementos de calcio y / o vitamina D).
Según un meta-análisis reciente, la incidencia mediana de hipoparatiroidismo temporal y permanente después de la tiroidectomía varía de 19% a 38% y de 0% a 3%, respectivamente.
-
Es sumamente importante que el cirujano de tiroides emplee estrategias para minimizar y prevenir el hipoparatiroidismo.
Introducción:
-
La corta vida media de la PTH (3 a 5 minutos), junto con la naturaleza frágil de las glándulas paratiroides, prepara el escenario para su trastorno funcional después de la manipulación.
-
La etiología del hipoparatiroidismo se relaciona con la disección o extirpación de las glándulas paratiroides vulnerables durante las operaciones del cuello central, lo que resulta en una disminución de la PTH circulante.
Definiciones:
-
El hipoparatiroidismo bioquímico se define como un nivel bajo de la PTH intacta, por debajo del límite inferior del estándar del laboratorio (generalmente 12 pg / mL), acompañado de hipocalcemia.
-
Los rangos de los valores normales de PTH varían, dependiendo del laboratorio.
-
La hipocalcemia es un nivel de calcio sérico total que es inferior al límite inferior del rango de referencia específico del centro.
-
Los valores transitorios de calcio sérico fuera del rango de referencia normal pueden reflejar cambios dinámicos en los electrolitos y en el estado de hidratación en lugar de hipocalcemia verdadera.
-
La hipocalcemia puede ocurrir independientemente del hipoparatiroidismo, pero el hipoparatiroidismo no tratado siempre conduce a la hipocalcemia, aunque el retraso puede variar de horas a días.
-
-
El hipoparatiroidismo clínico se define como una hipoparatiroidismo bioquímico que se acompaña de síntomas y / o signos de hipocalcemia.
-
La insuficiencia paratiroidea, o hipoparatiroidismo relativo, puede ocurrir después de la cirugía central del cuello y, típicamente, se manifiesta por síntomas clínicos de hipoparatiroidismo que requieren tratamiento médico, a pesar de que los valores de laboratorio medidos están dentro de los rangos normales.
-
El hipoparatiroidismo transitorio o temporal se define como una ocurrencia de menos de seis meses después de la cirugía, mientras que el hipoparatiroidismo permanente continúa más de seis meses después de la cirugía.
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
Preguntas Frecuentes sobre la Cirugía de Tiroides
-
¿Por qué necesito una tiroidectomía total frente a una lobectomía?
-
En general, la American Thyroid Association (ATA) recomienda una tiroidectomía total o casi total para pacientes con cáncer de tiroides:
-
> 4 cm
-
Con extensión extra-tiroidea macroscópica (cT4)
-
-
-
Enfermedad metastásica clínicamente aparente:
-
A los ganglios del cuello (cN1)
-
Metástasis a distancia (cM1)
-
-
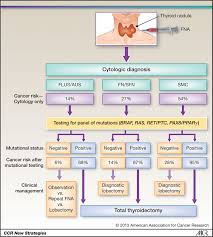
¿Qué sucede si los resultados de mi biopsia (BAAF) son “lesión folicular atípica de significado indeterminado”, “neoplasia folicular”, “indeterminada” o “no diagnóstica”?
-
Generalmente si la BAAF da como resultado los diagnósticos anteriores la cirugía indicada es una lobectomía tiroidea (hemitiroidectomía):
-
-
La confirmación de una tumoración tiroidea benigna o maligna solo se puede realizar después de la extracción del lóbulo tiroideo afectado:
-
Los patólogos deben observar cortes muy finos del tejido para hacer un diagnóstico.
-
-
Si se confirma un diagnóstico de cáncer (generalmente entre 7 y 10 días después de su operación), es posible que se necesite una segunda operación para extirpar el otro lóbulo tiroideo (tiroidectomía total).
-
¿Qué es la patología intraoperatoria y cuándo se usa?
-
La patología intraoperatoria es una biopsia que se realiza durante la operación.
-
Es útil si ha tenido una biopsia sospechosa antes de la operación o si se encuentra un ganglio linfático durante la operación que no parece ser normal.
-
La patología intraoperatoria se puede usar para determinar un diagnóstico de cáncer (cáncer papilar de tiroides o su variante folicular):
-
Si se diagnostica un cáncer, se podría modificar la cirugía a una tiroidectomía total y una posible extirpación de los ganglios linfáticos circundantes.
-
-
La patología intraoperatoria NO es útil para los diferenciar un adenoma folicular / Hurthle de un carcinoma folicular / Hurthle.
-
-
¿Cuáles son los riesgos de la operación?
-
Existen tres riesgos principales de una tiroidectomía total:
-
Lesión del nervio laríngeo recurrente: este nervio controla las cuerdas vocales y, si está lesionado, tendrá una voz ronca:
-
Hay una probabilidad de ronquera permanente menor al 3% de los casos y una probabilidad de ronquera temporal (< 6 meses) de alrededor del 5% de los casos.
-
-
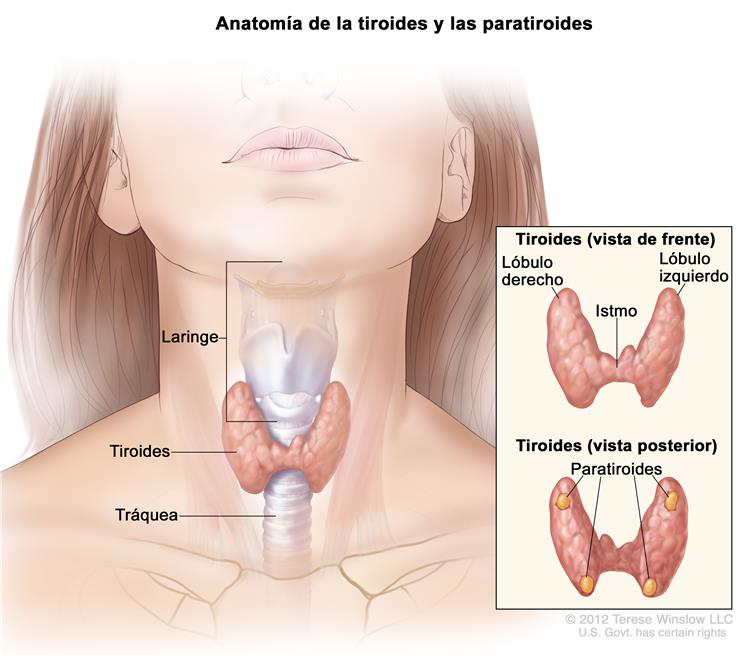
Niveles bajos de calcio en la sangre: hay cuatro glándulas paratiroides detrás de la glándula tiroides que ayudan a controlar los niveles de calcio en la sangre:
-
Si se lesionan o extirpan (pueden estar dentro de la glándula tiroides) durante su operación, entonces su calcio en la sangre puede bajar a niveles muy bajos.
-
Esto requeriría que tomes suplementos de calcio y vitamina D.
-
Existe una de probabilidad de tener que utilizar suplementos de calcio de manera permanente en menos el 3% de los casos y de tener que utilizar suplementos de calcio de manera temporal en menos del 15% de los casos.
-
-
Sangrado: existe un riesgo de sangrado de 1/300 personas (menor al 5% de los casos) con su operación:
-
Esta es la razón principal por la que pasa la noche en el hospital.
-
-
-
-
¿Cuánto dura mi estancia en el hospital? ¿Puedo tener a alguien que se quede conmigo toda la noche?
-
La mayoría de los pacientes solo pasan una noche en el hospital.
-
Si se puede quedar un familiar con usted.
-
-
¿Cómo se cuida la incisión?
-
La incisión es de aproximadamente 2 cm a 4 cm de largo y se coloca en la línea media del cuello en un pliegue normal de la piel para minimizar la cicatrización y la visibilidad.
-
Su incisión tendrá Steristrips:
-
Estos se pueden ser removidos 10 a 14 días después de su operación.
-
Después de esto se le colocará un micropore color piel paralela a la herida por dos meses (se puede cambiar el micropore cada 2 a 3 días).
-
No hay necesidad de colocar más vendajes en su incisión.
-
Puede usar aceite de vitamina E o un producto similar para ayudar en el proceso de curación, pero NO es necesario.
-
DEBE usar protector solar y / o mantener la herida cubierta para proteger la incisión del sol.
-
Puede bañarse y mojarse la herida después de 24 horas de la cirugía, pero no puede bañarse en tina.
-
-
-
¿Qué medicamentos tomaré después de mi operación?
-
Si se le realizó una tiroidectomía total, necesitará tomar hormona tiroidea (Eutirox o Synthroid) por el resto de su vida porque ya no tiene una glándula tiroides para suministrar la hormona necesaria:
-
La hormona tiroidea tiene una vida media larga y tarda aproximadamente de 6 a 8 semanas desde que comienza el medicamento o cambia la dosis del medicamento para determinar si necesita un cambio de dosis.
-
En general, una vez que esté tomando la dosis correcta, permanecerá en la misma dosis de por vida.
-
Si se embaraza, lo más probable es que se tenga que aumentar su dosis.
-
El manejo de su hormona tiroidea se realiza mediante un análisis de sangre (TSH).
-
Si sus niveles de calcio están bajos después de la cirugía o si tiene síntomas de bajo calcio, es posible que deba tomar suplementos de calcio después de la tiroidectomía (Citracal D, TUMS Extra, Vitamina D3).
-
-
Para control de su dolor post operatorio se le administra:
-
Paracetamol (Tylenol) tabletas de 500 mg – Dos tabletas cada 6 horas en caso de dolor.
-
Ketorolaco (Dolac) tabletas de 10 mg – Una tableta cada 6 horas en caso de dolor.
-
Se pueden alternar los medicamentos.
-
-
-
-
-
¿Existen restricciones después de mi cirugía?
-
Puede reanudar su actividad regular según lo tolere:
-
Caminar afuera, subir y bajar escaleras y realizar actividades livianas son alentadores.
-
-
Evite las actividades extenuantes o el levantamiento de objetos que pesen más de 5 kg o más hasta que se sienta capaz de hacerlo.
-
Si se siente bien y no está tomando ningún medicamento para el dolor, puede conducir su automóvil (generalmente el tercer o cuarto día después de la cirugía).
-
-
¿Cuándo puedo esperar volver al trabajo?
-
Generalmente, puede regresar al trabajo cuando se sienta listo:
-
Dentro de una semana.
-
-
-
¿Existen restricciones dietéticas después de mi cirugía?
-
NO – Puede reanudar una dieta equilibrada normal según lo tolerado.
-
Asegúrese de beber muchos líquidos.
-
-
-
¿Cuándo debo hacer mi cita postoperatoria?
-
Su cirujano generalmente la cita el día 5 después de la cirugía para retira los puntos
-
Por favor hablar al consultorio de Sociedad Quirúrgica S.C. al (55) 1664 7200 para programar la cita.
-
-
-
¿Cuándo puedo esperar los resultados de mi patología?
-
En general, los resultados de la patología están listos en aproximadamente 7 a 10 días después de la cirugía.
-
Esto puede variar dependiendo del tipo de cirugía.
-
Los resultados de la patología se discutirán en su cita post operatoria a menos que se indique lo contrario.
-
-
¿Cómo puedo saber si necesito algún tratamiento adicional?
-
Si corresponde, las preguntas adicionales sobre el tratamiento se abordarán en su cita post operatoria con el cirujano.
-
-
Para más información sobre la cirugía de tiroides:
-
Visite el sitio de educación para pacientes de la American Association of Endocrine Surgeons (AAES):
-
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
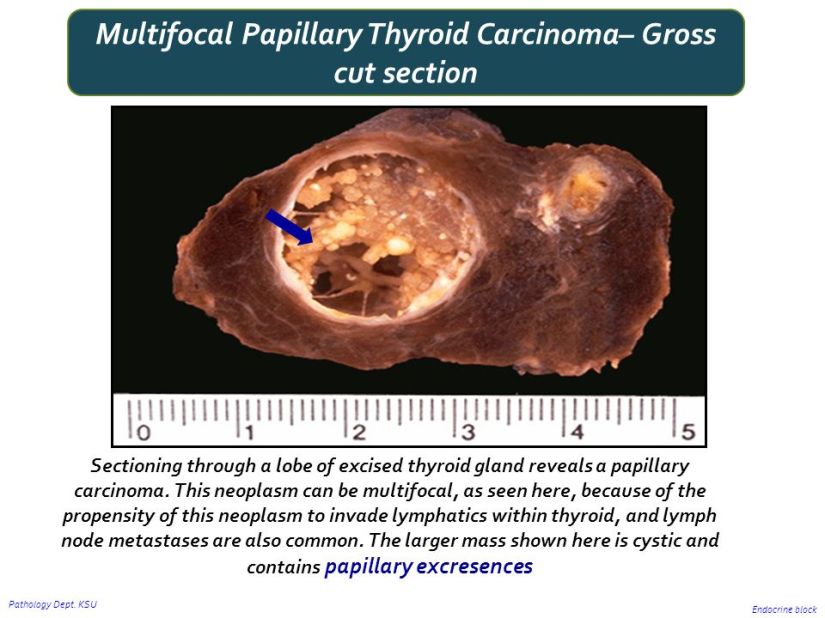
Multifocalidad en el Cáncer Papilar de Tiroides
La multifocalidad tumoral puede afectar el pronóstico de los pacientes con cáncer papilar de tiroides.
Los pacientes con cáncer papilar de tiroides en un lóbulo tiroideo tienen casi un 45% de probabilidad de tener cáncer en el lóbulo contralateral.
-
Esta es una de las razones por las que las tasas de recurrencia a menudo son más altas en pacientes tratados con hemitiroidectomía.
Un estudio encontró que la multifocalidad tumoral se asoció con un mayor riesgo de enfermedad persistente o recurrente, incluso en pacientes tratados con tiroidectomía total.
La multifocalidad tumoral también se encuentra en los microcarcinomas tiroideos papilares.
-
Un estudio de los microcarcinomas tiroideos papilares encontró que los únicos factores que influyen significativamente en las tasas de recurrencia fueron el número de focos histológicos (p <0.002) y el grado de cirugía tiroidea inicial (p <0.01) .
-
Otro estudio de los microcarcinomas tiroideos papilares encontró que la enfermedad locorregional recurrente era más probable en pacientes con metástasis ganglionares cervicales en el momento de la presentación, enfermedad multifocal y en aquellos que no se trataron con yodo radioactivo.
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016
Oncogenes en el Cáncer Papilar de Tiroides
Los oncogenes comprenden un nuevo e importante campo de estudio que ha transformado rápidamente el manejo de varios tumores del cuerpo humano y en el campo del cáncer de tiroides.
El análisis de estas aberraciones genéticas ha proporcionado información sobre la patogénesis del cáncer de tiroides y ha proporcionado nuevas vías para tratar al cáncer papilar y folicular de tiroides refractarios al yodo radiactivo.
Los médicos pronto podrán utilizar de forma rutinaria estos marcadores moleculares como una herramienta adicional para diagnosticar malignidad de los nódulos de la tiroides por medio de una biopsia de aguja fina (BAAF). Esto salvara a muchos pacientes de una cirugia innecesaria.
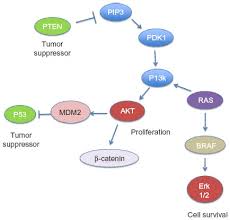
El oncogén más común en el cáncer papilar de tiroides esporádico es el BRAF.
-
Su prevalencia varía según la ubicación geográfica que se muestre, pero los análisis combinados han encontrado que aproximadamente el 39% de los casos de cáncer papilar de tiroides tienen esta mutación.
Aunque se ha debatido la importancia clínica de la mutación en el gen BRAF, la mayoría de los estudios encontraron que esta mutación tumoral se asocia con características clinicopatológicas adversas en el cáncer papilar de tiroides:
-
Estos factors pronósticos adversos incluyen la progresión rápida del tumor, la recurrencia del tumor en pacientes de mayor edad, metástasis ganglionares, invasión extratiroidea, y etapas tumorales avanzadas
-
También se ha asociado con el fracaso del tratamiento.
-
La mutación BRAF incluso se ha identificado en pacientes con cáncer papilar de tiroides de bajo riesgo que recurrieron.
-
Otros estudios encontraron que los pacientes con tumores con BRAF positivos tienen una mayor tasa de mortalidad global:
-
Sin embargo, varios estudios no han confirmado una correlación entre la mutación BRAF y un peor resultado clínico.
-
De hecho, con una tasa tan alta de positividad para el gen BRAF (hasta casi el 40%) y con resultados generalmente excelentes en la gran mayoría de los casos de cáncer papilar de tiroides, no todos los pacientes con BRAF tienen mal pronóstico.
-
-
Además, no todos los pacientes con tumores agresivos tienen la mutación BRAF, lo que sugiere que otros factores juegan un papel en la determinación del fenotipo tumoral.
Se necesitan más estudios para identificar a los pacientes con mayor riesgo de tener malos resultados entre aquellos con una mutación BRAF.
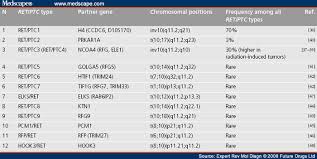
Otras mutaciones que se han asociado con los carcinomas papilares de tiroides incluyen los reordenamientos RET / PTC y PAX8 / PPARγ y las mutaciones puntuales en el gen RAS.
Numerosos reordenamientos del gen de la tirosina quinasa del receptor RET se han asociado con carcinomas papilares de tiroides, los más comunes son RET / PTC1 y RET / PTC3.
-
La prevalencia de esta alteración genética es variable, según el estudio, la sensibilidad de los métodos de detección y la variabilidad geográfica:
-
Las estimaciones oscilan entre el 20% y el 50% de los casos.
-
RET / PTC3 fue la mutación más prevalente entre los niños expuestos a radiación después del accidente de Chernobyl:
-
Las implicaciones clínicas de una reordenación de RET / PTC en un tumor no están claras.
-
Existe evidencia de que se puede encontrar un pronóstico favorable en la presencia de esta mutación en algunos casos, mientras que otros no han encontrado asociación con los resultados del paciente.
La mutación RAS se puede encontrar en el cáncer papilar de tiroides, en el cáncer folicular de tiroides, y en los adenomas foliculares con implicaciones pronosticas poco claras.
El oncogén de fusión PAX8 / PPARγ se encuentra en aproximadamente el 36% de los cánceres folicular de tiroides, el 11% de los adenomas foliculares, en el 13% de los tumors papilares con variante folicular, y en el 2% de los carcinomas de células de Hürthle.
-
No se ha identificado en el cáncer papilar clásico.
-
La presencia de este marcador molecular en el adenoma folicular, un tumor benigno, plantea la cuestión del papel de PAX8 / PPARγ en el desarrollo tumoral.
-
También se discute la utilidad de esta mutación como predictor de resultados clínicos.
-
Un estudio encontró que los tumores con reordenamiento de PAX8 / PPARγ son más propensos a tener invasión capsular y vascular multifocal, mientras que otros no han podido reproducir estos hallazgos
Sociedad Quirúrgica S.C. tiene un socio experto en el manejo del cáncer de tiroides:
Rodrigo Arrangoiz MS, MD, FACS
Su entrenamiento fue el siguiente:
• Cirugia general y gastrointestinal:
• Michigan State University:
• 2004 al 2010
• Cirugia oncológica / tumores de cabeza y cuello / cirugia endocrina:
• Fox Chase Cancer Center (Filadelfia):
• 2010 al 2012
• Maestria en ciencias (Clinical research for health professionals):
• Drexel University (Filadelfia):
• 2010 al 2012
• Cirugia de tumores de cabeza y cuello / cirugia endocrina
• IFHNOS / Memorial Sloan Kettering Cancer Center:
• 2014 al 2016