SÍNTOMAS
👉Los procedimientos quirúrgicos de la tiroides se indican para pacientes con una variedad de afecciones tiroideas, incluyendo nódulos tiroideos cancerosos y benignos (no cancerosos), glándulas tiroides grandes (bocios) y glándulas hiperactivas. Existen varios tipos de operaciones de tiroides que un cirujano puede realizar, incluyendo
1) Biopsia o extracción de un tumor- quitar una pequeña parte de la glándula tiroides (NO está indicado).
2)Lobectomía– sacar la mitad de la glándula tiroides;
3)Quitar casi toda la glándula tiroides (tiroidectomía subtotal– cuando se deja una pequeña cantidad de tejido tiroideo en ambos lados o tiroidectomía casi-total– cuando se deja aproximadamente un gramo o centímetro de tejido tiroideo en un lado); o
4) Tiroidectomía total, en la cual se elimina todo el tejido tiroideo identificable.
👉Existen indicaciones específicas para cada una de estas operaciones. El principal riesgo de una operación de la tiroides incluye el posible daño a estructuras anatómicas cercanas a la misma, principalmente las glándulas paratiroides (que regulan los niveles de calcio) y los nervios de la laringe recurrentes y externos (que controlan las cuerdas vocales).
👉Cuando se recomienda cirugía de la tiroides, los pacientes deben hacer varias preguntas en relación con las operaciones de tiroides, incluyendo:
(1) ¿Por qué necesito una operación?
(2)¿Existen otras alternativas de tratamiento?
(3)¿Qué tipo de evaluación necesito antes de mi operación?
(4) ¿Cómo selecciono al cirujano?
(5) ¿Cuáles son los riesgos de la operación?
(6) ¿Qué porción de mi glándula tiroides se debe sacar?
(7) ¿Qué puedo esperar una vez que decida proceder con la cirugía?
(8) ¿Quedaré normal después de la cirugía? ¿Por qué necesito una operación?
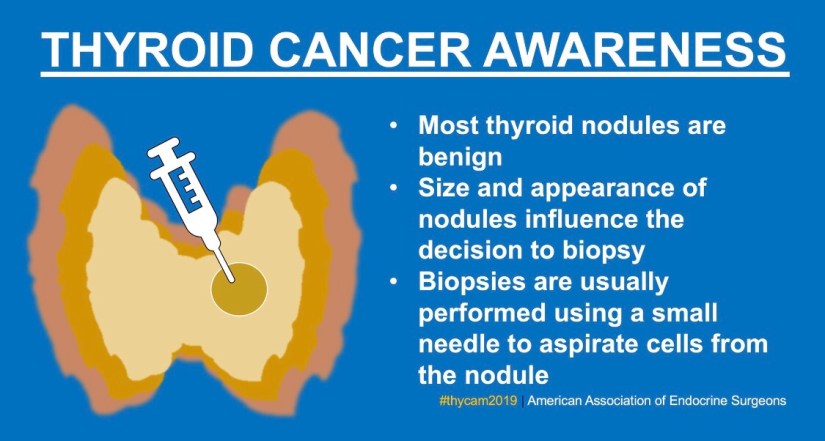
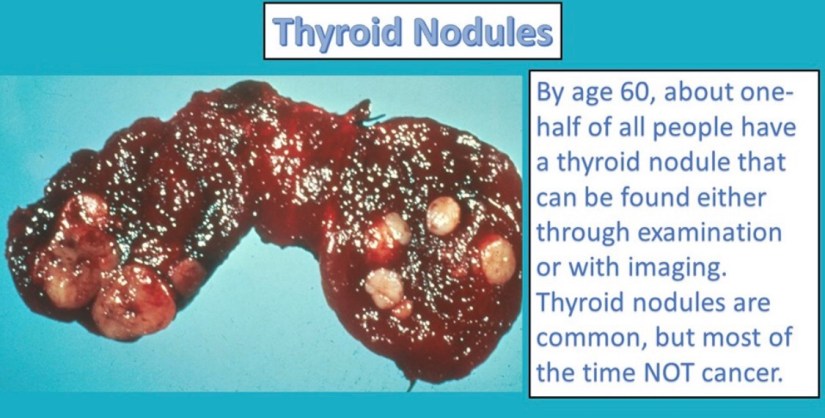
👉El motivo más frecuente por el que los pacientes necesitan cirugía de la tiroides es después de la evaluación de un nódulo tiroideo, lo cual generalmente incluye una punción con aguja fina.
👉Puede recomendársele cirugía por cualquiera de los siguientes resultados de la punción:
(1) Cáncer (cáncer papilar);
(2) Posible cáncer (neoplasia folicular); o
(3) Benigno.
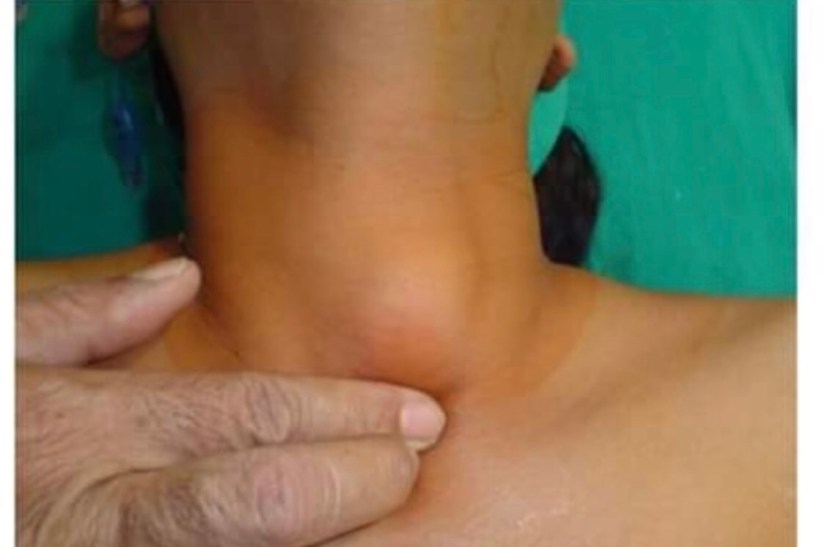
👉Se le puede recomendar cirugía por nódulos con punción benigna si el nódulo es grande, si continúa creciendo o si está causando síntomas (dolor, dificultad para tragar, ).
👉La cirugía también es una opción de tratamiento para el hipertiroidismo para bocios grandes y multinodulares y para cualquier bocio que este causando síntomas.

- Rodrigo Arrangoiz MS, MD, FACS miembro de Sociedad Quirúrgica S.C. es experto en el manejo de la patología de la glándula tiroides:

-
- El Dr. Arrangoiz tiene entrenamiento en:
- Cirugía de tumores de cabeza y cuello, cirugía endocrina, y cirugía oncológica.
- Es pionero en México de la:
- Cirugia tiroidea minimamente invasiva
- La cirugia minimamente invasiva radio-guiada de paratiroides
- Su entrenamiento es el siguiente:
- Tumores de Cabeza y Cuello / Cirugía Endocrina – Fox Chase Cancer Center

- Tumores de Cabeza y Cuello / Cirugía Endocrina – IFHNOS / Memorial Sloan Kettering Cancer Center
- Cirugía Oncológica Compleja – Fox Chase Cancer Center

- Cirugia General y Gastrointestinal:
- Michigan State University

- Maestría en Ciencias de InvestigaciónDrexel University

- El Dr. Arrangoiz esta certificado por:
- El Colegio Americano de Cirugía

- Es fellow de la Sociedad de Cirugia Oncológica:

- Miembro de la American Thyroid Association:

Av. Carlos Graef Fernández #154
Col. Tlaxala, Delg. Cuajimalpa
Tel: 1103 – 1600 Ext 4515 a la 4517
rodrigo.arrangoiz@gmail.com



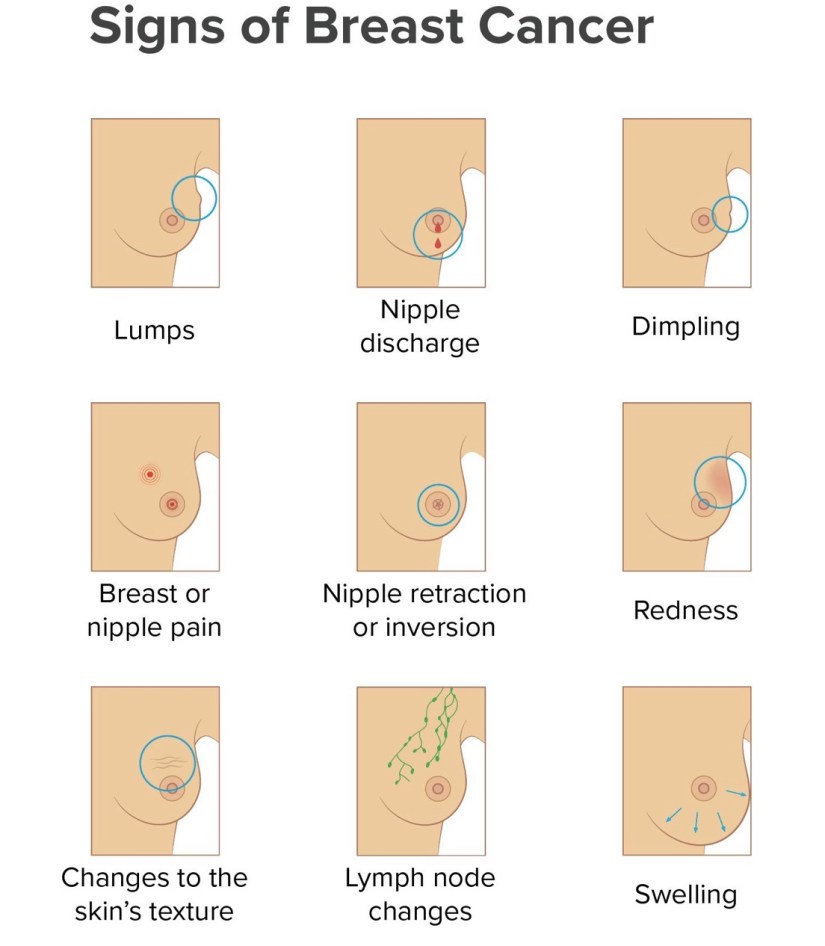
Rodrigo Arrangoiz MS, MD, FACS es cirujano oncólogo experto en mamá y es miembro de la Sociedad Quirúrgica S.C en el Hospital ABC en la Ciudad de México:
Es un experto en el manejo del cáncer de seno.
Si tiene alguna pregunta sobre el examen de detección de cáncer de seno, no dude en comunicarse con el Dr. Arrangoiz.
Rodrigo Arrangoiz MS, MD, FACS a surgical oncologist and is a member of Sociedad Quirúrgica S.C at the America British Cowdray Medical Center in Mexico City:
He is an expert in the management of breast cancer.
If you have any questions about the screening for breast cancer please fill free to contact Dr. Arrangoiz.